 |
Inquadramento teorico
Obiettivo: Definire il concetto di rischio clinico. Quale è il problema?
Il rischio clinico è “la probabilità che un paziente sia vittima di un evento avverso, subisca cioè un danno o disagio imputabile – anche se in modo involontario – alle cure mediche prestate durante il periodo della degenza, che causa un prolungamento del periodo di degenza, la mancata guarigione, un peggioramento delle condizioni di salute o anche la morte” (Fonte: Institute of Medicine – IOM “To err is human. Building a safer Health System” - 1999)
Per tradurre in termini concreti la sopra citata definizione ci riferiamo a:
- rischi legati all’uso di farmaci
- rischi di infezioni associate all’assistenza sanitaria
- rischi legati alle procedure chirurgiche e anestesiologiche
- rischi connessi all’uso del sangue
- rischi legati alle apparecchiature / attrezzature / tecnologia
- rischi connessi alla non corretta identificazione del paziente
- rischi di cadute accidentali
- rischi di lesioni da decubito e danni da immobilità
Obiettivo: Analizzare la cornice teorica e concettuale dove collocare il problema del rischio clinico. E’ un problema nuovo?
Il rischio clinico NON è un problema nuovo; si può addirittura far risalire a Ippocrate (460-377 a.C.) uno dei cardini deontologici della medicina: il precetto “PRIMUM NON NOCERE”. Nel giuramento attribuito a Ippocrate si afferma “mi asterrò dal recar danno e offesa”.
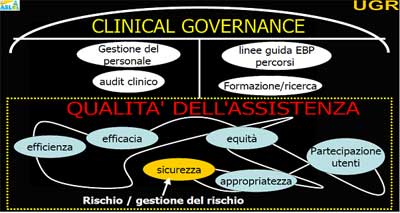
Ai nostri giorni il RISCHIO CLINICO è direttamente riconducibile alla SICUREZZA del paziente e la sicurezza è una delle dimensioni della QUALITA’ DELL’ASSISTENZA, concetto non certo nuovo. Come afferma l’OMS: “La sicurezza è semplicemente una delle dimensioni della qualità dell’assistenza insieme con efficacia, efficienza, appropriatezza, equità, e accettabilità/partecipazione utenti.
- Riguarda l’evitare, il prevenire e migliorare gli outcomes indesiderati o danni derivanti dall’assistenza stessa;
- Include anche l’evitare errori identificabili e prevenibili;
- Ad oggi le attività per gestire la qualità non si sono focalizzate sufficientemente sui problemi/istanze relative alla sicurezza del paziente (Fonte: OMS “The Conceptual Framework of an International Patient Safety Event Classification” 2006)
La gestione del rischio può essere quindi definita come l’insieme delle varie azioni messe in atto per migliorare la qualità delle prestazioni erogate e garantire la sicurezza del paziente, sicurezza tra l’altro basata sull’apprendimento che deriva dall’errore”.
Va precisato che nonostante il rischio clinico faccia riferimento alla sicurezza del paziente essa non può essere disgiunta da quella dell’operatore la cui trattazione esula dallo scopo del presente documento. Come afferma lo IOM nel testo sopra citato “un ambiente sicuro per i pazienti sarà anche un ambiente sicuro per gli operatori e viceversa in quanto entrambi sono legati a molte delle stesse e sottese istanze culturali e sistemiche” (IOM “To err is human… op….cit… ).
Con riferimento alla qualità dell’assistenza occorre accennare ad un nuovo approccio alla qualità che negli ultimi anni viene sempre più citato a partire anche dai documenti di politica sanitaria (Piano Sanitario Nazionale e Piani sanitari Regionali); si tratta della “CLINICAL GOVERNANCE” tradotto in italiano come “governo clinico”. La clinical governance nasce in Gran Bretagna come strategia elaborata dal National Health Service nel 1998/1999. Viene così definita: “Sistema / strategia attraverso il quale le organizzazioni sanitarie si rendono responsabili del miglioramento continuo della qualità dei loro servizi e garantiscono elevati standard assistenziali creando le condizioni ottimali nelle quali viene favorita l’eccellenza clinica”.(Fonte: Scally G, Donaldson L J, BMJ, 1998 Department of Health – “Clinical Governance in the new National Health Service - NHS” – 1999 vedi anche Ministero della Salute (MDS) “Glossario sicurezza pazienti e rischio clinico” 2006 (Vedi Menu “Glossario e Bibliografia”)
Le ragioni che giustificano l’introduzione di questa nuova strategia sono diverse e interrelate; si riportano le principali:
- rapporti allarmanti su standard di qualità inaccettabili (To err is human – IOM - Kennedy Report sul Bristol R. Infirmary – An organization with a memory NHS) nonostante da decenni si implementino progetti per il miglioramento della qualità e si certifichino gli standard;
- stridente contrasto tra l’estrema complessità delle organizzazioni sanitarie e gli approcci alla qualità sempre più frammentati e carenti di coordinamento / integrazione;
- esigenza di integrare la visione di qualità del management (efficienza, produttività, priorità data al pareggio di bilancio) con quella dei professionisti (efficacia, efficienza e appropriatezza) attraverso il movimento dell’evidence based practice.
In sintesi si tratta di un nuovo approccio alla qualità che mira a coordinare, integrare in un’unica strategia gli approcci frammentati oggi prevalenti. La clinical governance viene anche definita come un termine “ombrella” che, alle tradizionali dimensioni della qualità sopra menzionate, aggiunge:
- la formazione / ricerca che per altro è sempre stata alla base di qualsiasi progetto di qualità;
- l’audit clinico (vedi documento “Gestione del rischio: metodo e strumenti”)
- linee guida, Evidence Based Practice (EBP) / percorsi (vedi documento Gestione del rischio: metodo e strumenti)
- la gestione del personale; nel concreto parliamo di leadership, di organizzazione del lavoro, di clima organizzativo, relazioni tra l’equipe, di carichi di lavoro, di orari, turnistica, di formazione on the job, di logistica, di attrezzature ecc…
Per un ulteriore approfondimento sulla clinical governance vai al documento “Gruppo Italiano per la Medicina Basata sulle Evidenze - GIMBE: Il Governo Clinico nelle Aziende Sanitarie.)
Obiettivo: Descrivere le tappe principali che hanno reso prioritario il problema
rischio clinico / sicurezza del paziente. Se non si tratta di un problema nuovo, perché oggi rappresenta una priorità?
Le ragioni per cui il rischio clinico è oggi una priorità sia a livello internazionale, nazionale e locale sono diverse e interrelate. Si riportano le principali:
- Le dimensioni del fenomeno evidenziate dagli studi / rapporti internazionali (vedi obiettivo successivo)
- Aumento della complessità della medicina e parallelamente dei bisogni dei pazienti (anziani, cronici, polipatologie)
- Aumento della consapevolezza e delle aspettative dei cittadini
- Aumento reclami e denunce di malpractice
- Aumento dei costi assicurativi